En la transición menopáusica, la mucosa vulvovaginal se vuelve más fina y seca, el piso pélvico pierde tono y es frecuente notar dolor en las relaciones, ardor, urgencia urinaria o pequeñas pérdidas. Además de la terapia hormonal local o sistémica, hoy existen estrategias regenerativas que buscan mejorar la calidad del tejido, la lubricación y la función. A continuación, un mapa claro y honesto de lo que hay.
Láser vaginal (CO₂ fraccionado y Er:YAG)
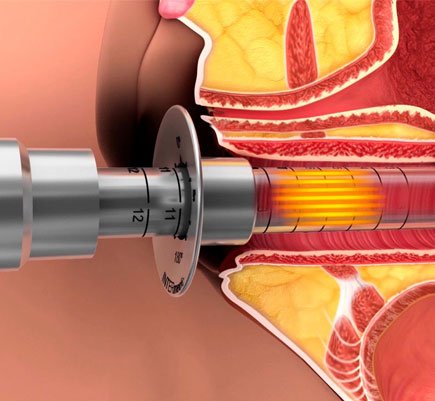
Los láseres estimulan neocolagenogénesis y cambios tróficos en la mucosa, con reportes de mejoría en sequedad y dispareunia. El Dr. Adrián Gaspar publicó trabajos pioneros en esta área (CO₂ y Er:YAG), mostrando mejoras sintomáticas y hallazgos histológicos compatibles con “rejuvenecimiento”, que en realidad es una remodelación del epitelio mucoso genital; también reportó abordajes intrauretrales para síntomas urinarios asociados al SGM. Aún así, se requieren ensayos más robustos y seguimientos largos,. Por eso la selección de pacientes y el consentimiento informado son indispensables. Sage JournalsPubMed+1The Menopause SocietyLippincott
Radiofrecuencia (RF)
La RF genera calentamiento controlado del tejido para favorecer colágeno y elasticidad. Estudios recientes en SUGM sugieren alivio de sequedad y dolor y mejoría del puntaje vaginal, con buena tolerancia; la calidad de evidencia aún es moderada/baja y se siguen acumulando datos. jogcr.com+1PubMed
Ultrasonido focalizado de alta intensidad (HIFU)
HIFU aplica micro-focos de energía que tensan capas profundas del canal vaginal y pueden mejorar laxitud, incontinencia leve y dolor. Series y estudios preliminares muestran beneficio clínico a corto plazo; una alternativa no ablativa interesante cuando se busca efecto estructural y confort sexual. Es una de las terapias que realizamos en el consultorio tras evaluación personalizada. PMC+1ICS
Plasma rico en plaquetas (PRP)
Las inyecciones de PRP aportan factores de crecimiento que podrían mejorar la hidratación y sensibilidad de la mucosa e, incluso, síntomas de incontinencia urinaria leve. Las revisiones sistemáticas señalan señales de beneficio, pero advierten heterogeneidad de protocolos; se indica en casos seleccionados. PMC+1
Ácido hialurónico (AH): tópico e inyectable
El AH vaginal (en geles/óvulos) mejora sequedad y comodidad; ensayos piloto lo comparan con estrógeno tópico como opción no hormonal. En manos especializadas, microinfiltraciones de AH en vestíbulo o introito pueden aliviar dolor de entrada. PMCPubMedLippincottScienceDirect
Carboxiterapia (CO₂)
El CO₂ médico, aplicado de forma transdérmica o infiltrativa, busca mejor microcirculación y oxigenación, con reportes de mejoría subjetiva en síntomas del SGM. La evidencia es emergente y aún limitada; puede considerarse en escenarios puntuales, explicando beneficios y límites. PubMedVenusian
¿Qué esperar de cada opción?
- Objetivo común: mejorar trofismo, lubricación, comodidad y, en algunos casos, soporte del piso pélvico para que el placer y la función urinaria acompañen.
- Plan realista: suelen indicarse 3 sesiones (láser/RF/HIFU) separadas por 4–6 semanas, con refuerzos anuales según respuesta.
- Cuidados combinados: hidratación local, lubricantes adecuados, kinesiología de piso pélvico y, cuando corresponde, terapia hormonal local o sistémica.
Transparencia basada en guías: sociedades de menopausia y uroginecología reconocen el potencial de dispositivos de energía para SUGM, pero piden más estudios y recuerdan que los tratamientos hormonales locales siguen siendo estándar de primera línea, solos, o en combinación con otras terapias. Decidir caso a caso es clave. American Urological Association – The Menopause Society
Un foco especial en HIFU: ¿por qué lo elegimos a menudo?
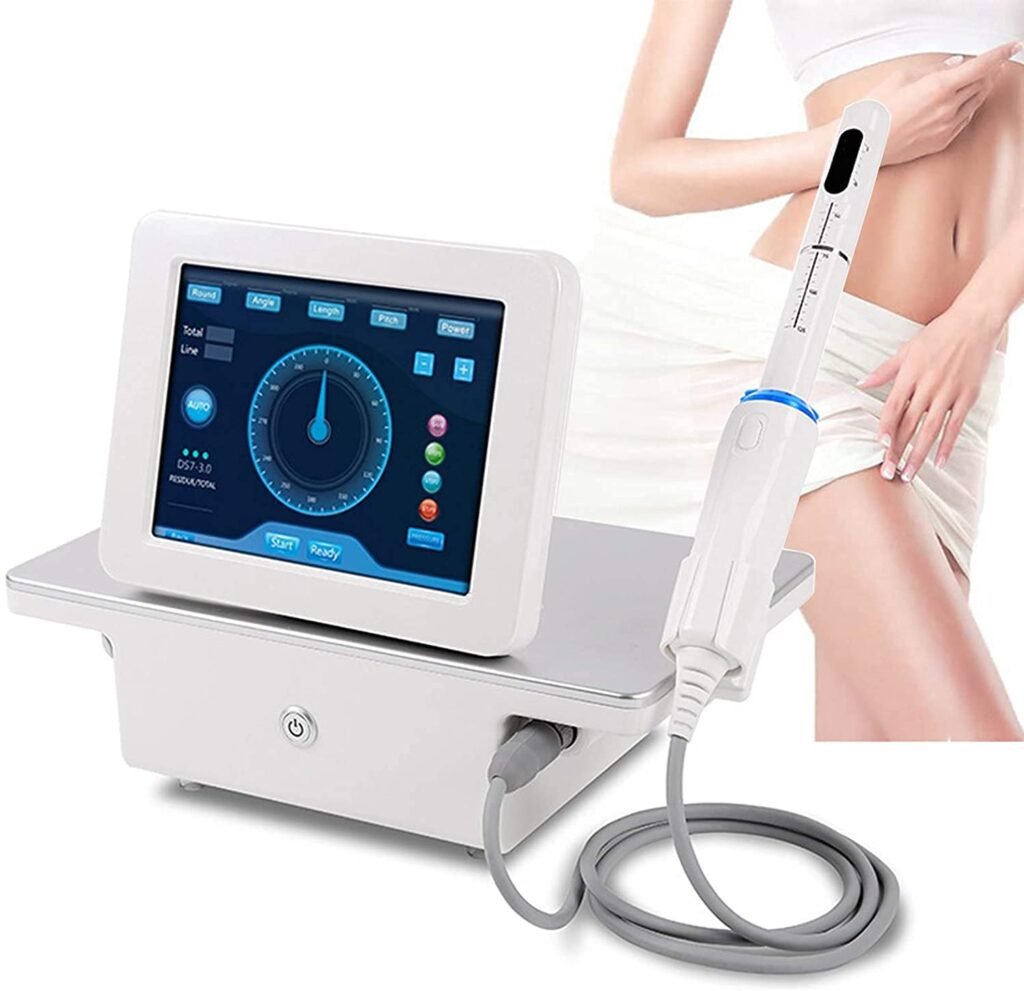
- No ablativo y preciso: actúa en profundidad sin dañar la superficie, buscando tensar y reorganizar fibras.
- Resultados funcionales: en series clínicas se observa menos dolor, mejor lubricación y reducción de incontinencia leve, con mínimo tiempo de recuperación.
- Perfil de seguridad favorable: molestias leves y transitorias; protocolo ajustable a sensibilidad y objetivos.
- Compatibilidad con otras terapias: puede combinarse con kinesiología, láser/RF o hormonal local para potenciar el efecto. PMC+1
¿Y los pellets bioidénticos (testosterona)?
Para algunas pacientes, sobre todo con bajo deseo, fatiga y dolor persistente, sumar testosterona bioidéntica en cremas o pellets subcutáneos (mal llamados “chip sexual”) puede mejorar energía, respuesta sexual y calidad de tejidos al estabilizar niveles hormonales. Se indican tras historia clínica, análisis, objetivos claros y seguimiento. Esta sinergia (regenerativo + ajuste hormonal) suele ofrecer una mejoría más completa en comodidad y disfrute. (Consulta personalizada para valorar si encaja con tu caso.)
¿Cómo definimos tu plan?
- Evaluación integral: historia clínica, examen, escala de síntomas de SGM y, si hace falta, estudios de piso pélvico.
- Elección guiada por objetivos: confort diario, sexualidad, control urinario o todo lo anterior.
- Secuencia y combinación: empezamos por lo que más impacto promete para tu caso y ajustamos en revisiones.
- Acompañamiento: educación en lubricación e hidratación, kinesiología, hábitos antiinflamatorios y seguimiento a 3–6 meses.
En resumen: las terapias regenerativas abren una vía personalizable y complementaria para recuperar confort, confianza y placer. En nuestro equipo trabajamos con HIFU como pilar, y según cada paciente, la posibilidad de incorporar pellets bioidénticos cuando corresponde. Si sentís sequedad, dolor o cambios que afectan tu día a día, agendá una consulta: diseñamos juntas el plan que mejor se adapte a vos. PubMed+1The Menopause Society
Nota de calidad: En cada recomendación dejamos constancia del nivel de evidencia y de si el uso es aprobado o en investigación, para que tomes decisiones informadas y seguras.
